友誼新聞
多學科合作 成功救治消化道大出血危重患者 完成生命接力
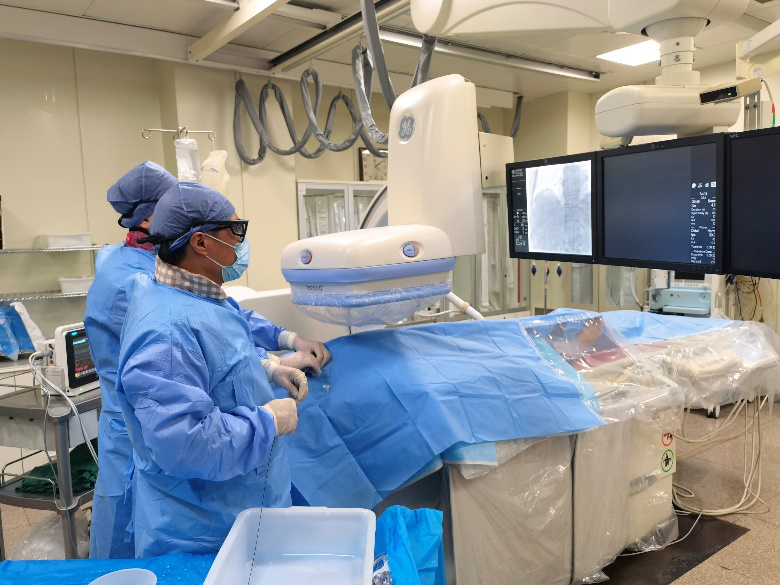
7月12日凌晨,救護車的鳴笛聲打破了夜的寧靜。一位面無血色、嘴唇發白的患者躺在急救平車上,被緊急推進了我院的急診大廳。醫護人員趕忙前去查看、詢問,得知患者在送醫前大量嘔血,“是上消化道大出血!”急診科立即啟動消化道出血救治綠色通道,第一時間將其收入搶救室。一場與死神的賽跑隨即開始了......
患者張先生今年64歲,既往有肝硬化病史,結合他的臨床表現,醫生考慮他為肝硬化門靜脈高壓所致的食管胃底靜脈曲張破裂出血。由于出血量大,患者出現了心率快,血壓低的情況,病情十分危重。
當天急診值班的副主任醫師張寒鈺和主治醫師蘆照青立即組織搶救,為患者開放靜脈通路、補液、輸血,穩定患者的生命體征,并給予降門脈壓等緊急治療。與此同時,消化中心、麻醉科、中心手術室進行緊急會診。在消化中心副主任李鵬教授的指導下,主治醫師邢潔、何振為患者進行了全麻下內鏡檢查。內鏡顯示,患者的食管胃底有重度的靜脈曲張,血液從食管內部不斷噴出。兩位醫生立即采取了曲張套扎術(EVL)+組織膠注射術(EIS)。患者的消化道出血很快就止住了。
然而術后兩個小時,患者再次大量嘔血,出血量高達3000ml,相當于成年人血液總量的一半還多!由于出血量巨大,患者即刻出現了失血性休克及意識喪失,血壓降至60/30mmHg,正常范圍在120-160g/L的血紅蛋白值也迅速下降至僅有45g/L,自主呼吸極差,情況非常緊急。
急診立即組織搶救:氣管插管保護氣道,呼吸機輔助通氣,加強藥物止血,積極用藥維持血壓。經消化、肝病、普外、麻醉、重癥等學科專家會診后認為,患者有難以控制的消化道大出血,若不采取有效措施,24小時內死亡風險高達90%以上!而救治的當務之急是降低患者的門靜脈壓力,“挽救性”的經頸靜脈肝內門體靜脈分流術(TIPS)是針對這種情況最可行、可靠的治療方法。
由于患者生命體征非常不穩定,手術風險巨大,肝病中心賈繼東教授,歐曉娟教授,趙新顏主任,王宇主任先后查看了患者,醫生針對患者病情和手術的風險程度與家屬進行了細致溝通。家屬表示,希望能采取一切積極措施進行救治。為了患者的這一線生機,帶著患者家屬的理解與支持,大家決定奮力一搏,盡快實施手術。
此時,導管室已做好了術前準備。急診科二線醫生劉思宇在幾乎摸不到動脈搏動的情況下成功為患者完成了頸內靜脈置管。麻醉科主任薛富善親自安排相關急診麻醉工作,在多位麻醉醫師的評估、操作下對患者實施了全身麻醉,并時刻緊盯患者的生命體征情況。
在全部工作準備就緒后,肝病中心副主任王宇、副主任醫師何福亮在高度緊張的氛圍中鎮定自若地進行了急診“挽救性”TIPS術。當醫生為患者順利建立“門靜脈-下腔靜脈”分流通道后,患者門靜脈高壓即刻降低,全程僅用時1個多小時,手術便順利完成。術后,患者的門靜脈壓與下腔靜脈壓力差由高危的28mmHg降至了安全的8mmHg,生命體征暫時得到改善,轉入重癥醫學科(ICU)繼續監測治療。
盡管出血停止了,但由于此前的大量失血導致休克,患者多器官受累,在ICU中一度出現了心衰、室速及室上速等心律失常,血氧飽和度低、血尿、重癥感染等多系統并發癥。ICU主任段美麗和副主任冀曉俊帶領多名科室骨干,采取各種救治手段,幫助患者渡過了一個又一個難關。1天后,患者狀態明顯好轉,生命體征趨于穩定,意識也得到了恢復。經過一周的積極監測與治療,患者恢復良好,于7月19日轉入普通病房繼續醫治。
在醫院的統籌協調下,急診醫學科、消化中心、肝病中心、麻醉科、重癥醫學科、導管室、中心手術室和輸血科等多個科室接力配合,讓這位頑固性上消化道大出血急危重患者得到了有效的救治,挽救了患者生命,這也充分體現了我院搶救疑難危重患者的綜合實力。
作為國家消化系統疾病臨床醫學研究中心、衛生部國家臨床重點專科、首都醫科大學肝硬化與門靜脈高壓診療中心等多個中心的依托單位,我院將繼續秉承“敬畏生命,救死扶傷,甘于奉獻,大愛無疆”的崇高職業精神,為廣大患者提供高水準、高質量、有溫度、有擔當的醫療救治服務。 (宣傳中心)


 微博
微博 微信
微信

 京公網安備11010202008305號
京公網安備11010202008305號