媒體報道
新型冠狀病毒肺炎重癥超聲應用專家共識(戰時應急稿)(2020.03.02 搜狐新聞)
溫馨提示
本文為本刊“COVID-19專題”系列文章,該系列文章內容均經過同行評議,將發表在《中國急救醫學》雜志2020年3期,可作為有效引用數據。網絡優先出版尚未完成完整編校流程,實際印刷版可能略有修改。本文引用格式:國家衛生健康委能力建設和繼續教育中心,中國醫學裝備學會超聲裝備技術委員會戰創傷和急重癥超聲專業委員會,中國醫學裝備學會超聲裝備技術委員會遠程及移動超聲專業委員會. 新型冠狀病毒肺炎重癥超聲應用專家共識(戰時應急稿)[J].中國急救醫學,2020,40(3):0000.
新型冠狀病毒肺炎重癥超聲應用專家共識(戰時應急稿)
摘 要
針對新型冠狀病毒(SARS-Cov-2)不同于既往流感病毒所致的肺炎傳播,一場沒有硝煙的防控疫情戰役仍在進行。新型冠狀病毒肺炎(Corona Virus Disease 2019,COVID-19),簡稱“新冠肺炎”。COVID-19具有傳播迅速、進展快、危重癥率高的特點。臨床影像學檢查主要依據胸部X 線、 CT 胸部掃描外,也可采用超聲影像學檢查。2020年2月初廣東援鄂醫療隊在無法使用聽診器的條件下,采用超聲成功地診斷并搶救了一名生命垂危COVID-19老年患者。超聲設備尤其是便攜超聲儀器,可以隨時移動到病床旁進行檢查,在 4G或5G 網絡下,還可進行遠程超聲會診,非常適合于隔離醫療區使用。由于超聲探頭與病人接觸面小而更易消毒。從前線反饋的信息獲悉,超聲已在COVID-19的診斷、療效評估、隨訪中發揮了不可或缺的重要作用。
【關鍵詞】 COVID-19;超聲;床旁評估;遠程超聲
1 什么是新型冠狀病毒肺炎
起源于湖北武漢的新型冠狀病毒(SARS-Cov-2)已導致全球八萬人感染,其中重癥率超過10%。SARS-Cov-2直徑平均約120nm,而細菌則以微米為計量單位。病毒顆粒隨呼吸進入氣道和肺,會走得更遠,直達細支氣管和肺泡,導致本次COVID-19的病變多分布在胸膜下的終末端肺泡。COVID-19肺組織尸檢病理表明病變肺泡呈彌漫性損傷,伴隨細胞纖維粘液性滲出引起肺實變[1]。在CT上表現為雙側肺周邊或近胸膜處的磨玻璃影,胸腔積液少見。COVID-19病變的分布特點易于被超聲顯示。
從臨床角度看,發病早期外周血白細胞總數正常或減少,淋巴細胞計數減少,提示大量的淋巴細胞被消耗、患者抵抗力低,易合并細菌感染。一些患者表現為頑固性低氧血癥,病毒感染還會引起全身其他器官的損傷,如心、腎損傷,臨床上出現心率下降,復蘇效果差。
2 超聲可否用于新型冠狀病毒肺炎的臨床評估
2.1 肺超聲檢查的基本概念與成像基礎
正常肺臟氣體所占比例高達98%以上,因此在肺表面臟層胸膜處,氣體與軟組織間的巨大聲阻抗差使得超聲大部分被反射,僅能顯示其表面。當肺臟病變引起肺臟正常氣—液比例發生改變,并且累及到肺臟表面時,超聲波能夠在局部傳播,形成特有的超聲圖像,以輔助診斷[2]。
2.1.1 聲阻抗差:當界面大于波長,聲阻抗差大于千分之一(1‰)時,即有回聲反射,是超聲成像的基礎。反射波的強弱由兩種介質的聲阻抗差決定,即聲阻抗差越大,反射越強(圖1)。
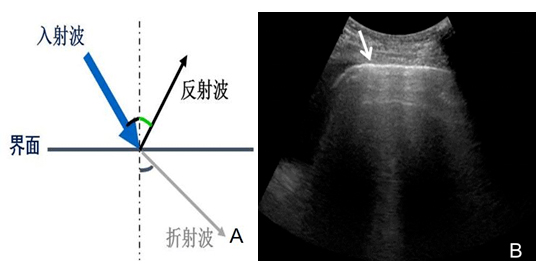
注:A:界面大于波長時發生的回聲反射示意圖;B:胸膜線在二維超聲圖像中表現為強回聲(箭頭所示)
圖1 聲阻抗差
2.1.2 多重反射、混響效應:在兩個平行的反射界面之間,聲波可以多次往復反射并被探頭接收,超聲儀器可記錄這些多次反射的回波,稱為多重反射,或稱混響效應。第一個反射回波為客觀的位置,隨后依次接收到回波的時間逐漸增加,距離相應增加。肺超聲中的A線與此相關(圖2)。
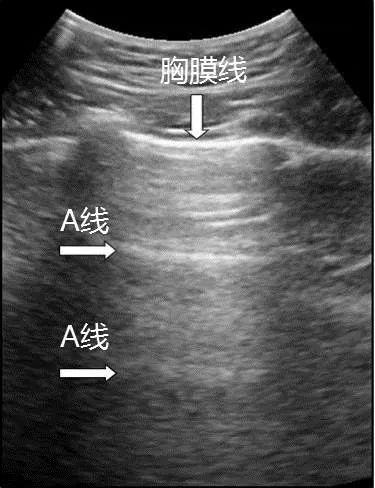
注:二維超聲圖中與胸膜線平行的為A線(箭頭所示)
圖2 A線
2.1.3 彗星尾征:在軟組織中傳播的聲束遇到水氣泡、小結晶等薄層強反射界面時,超聲在其內部可產生多次反射直至衰減,反射的回聲被探頭接收,產生內部混響效應,即聲像圖顯示的“彗星尾征”(圖3)。
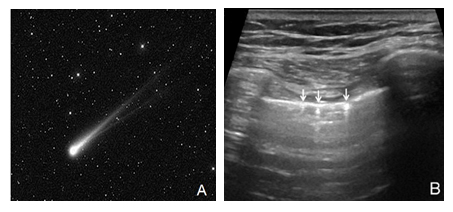
注:A:空中閃過的彗星尾圖像;B:為二維超聲圖中肺表面的氣體所產生的彗星尾征(箭頭所示)
圖3 彗星尾征
2.1.4 振鈴偽像:超聲波在氣體包繞的液體之間產生強烈的震蕩,產生連續的回波并被探頭接收。其后方不衰減,似激光樣,如肺超聲中的B線(圖4)。
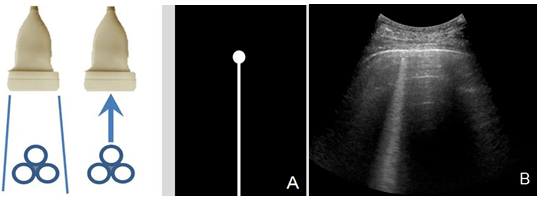
注:A:超聲波在氣體包繞的液體之間產生強烈的震蕩,產生連續的回波并被探頭接收;B:肺泡內氣泡在超聲激勵下震蕩并被探頭接收,聲像圖中形成與胸膜線垂直的激光束樣強回聲,即B線(箭頭所示)
圖 4振鈴偽像
2.1.5 M型超聲:M型超聲是采用單聲束掃描的方法,使M型取樣線依次穿過人體組織,取樣線經過的組織回聲隨時間改變所形成的曲線以圖像的形式顯示出來。在肺超聲及心循環容量評估中有重要價值(圖5)。
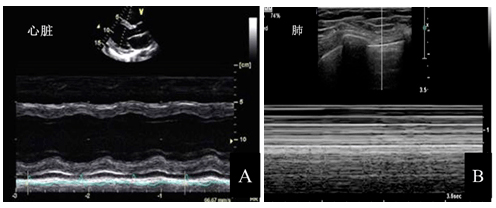
注:A:心臟的M型超聲心動圖;B:正常肺的M型超聲圖。縱軸(Y軸)代表距離;橫軸(X軸)代表時間,將不同深度的組織回聲隨時間的運動展開,構成時間-運動曲線
圖5 M型超聲圖像
專家意見:條款內容參照了肺超聲成像原理的文獻,結合了COVID-19 的臨床實踐經驗,對重要的肺超聲物理概念進行解釋。
推薦強度:B. 推薦:循證證據肯定,能夠提高肺超聲應用的認識。
2.2 超聲設備及其調節
2.2.1 超聲設備:本次COVID-19由于傳染性強,疫區疑似及確診患者數量大,除了常規臺式超聲診斷儀,需要重視便攜式超聲的應用,甚至使用掌上超聲、機器人超聲,利用遠程醫療平臺連接一線疫區及后方醫院。
2.2.2 探頭及檢查條件的選擇:COVID-19主要針對心、肺進行檢查,同時,由于重癥患者可出現多臟器衰竭,因此,肝、腎等重要腹部實質臟器及血管超聲也對患者的全面評估起著重要作用,尤其是下肢深靜脈血栓的監測和困難患者的置管,超聲的作用非常大。因此,COVID-19的超聲檢查,可能需要綜合應用相控陣、凸陣、線陣等多種類型探頭及心臟、腹部、血管、淺表器官等多種超聲檢查條件。
2.2.3 圖像的存儲與分析:為了減少超聲醫生的暴露時間,要求按照重癥超聲檢查流程進行,快速、全面地采集動態及靜態圖像資料,離開感染環境后再行深入分析。
專家意見:條款內容參照了國內外文獻,并結合臨床實踐經驗,對儀器設備及成像參數條件等影響超聲診斷的因素進行提示。
推薦強度:A. 強烈推薦:循證證據肯定,能夠改善超聲診斷和臨床評估,減少漏診及誤診。
2.3 新型冠狀病毒肺炎的超聲評估
2.3.1 正常肺超聲征象及其病理征象
2.3.1.1正常肺臟聲像圖
①胸膜線:探頭垂直肺臟表面掃查,聲束在胸壁與臟層胸膜-肺表面交界處產生大量反射形成的強回聲,稱為“胸膜線”。
②A線:也稱水平線。見圖3。
③“蝙蝠”征:探頭沿人體縱斷面掃查,顯示上下相鄰兩根肋骨及其肋間隙的肺臟,肋骨橫斷面強回聲伴后方聲影與肋間隙的胸膜線強回聲一起形似展翅飛翔的蝙蝠,故稱作“蝙蝠”征(圖6)。灰階聲像圖顯示相鄰兩根肋骨及其聲影、肺臟表面的胸膜線,三者類似展翅的蝙蝠。

圖6 肺臟超聲的“蝙蝠”征
④肺滑動征:正常肺臟胸膜線強回聲隨呼吸運動節律,在實時超聲上顯示為相對胸壁的往返滑動,稱為肺滑動征。
⑤“海岸沙灘”征:應用 M 型超聲觀察正常肺臟。由于肺臟實時運動,M型聲像圖上表現為彌漫的顆粒狀中等回聲,狀如海岸邊的沙灘。而相對靜止不動的胸壁組織形成層狀的線樣強回聲,宛如大海里面的層層波濤。故稱之為“海岸沙灘”征(見圖5B)。
2.3.1.2 常見異常肺臟聲像圖
① 肺滑動征消失當氣胸時,游離氣體不受肺臟呼吸活動控制,胸壁與氣體之間的強回聲界面呈相對靜止狀態,因重力原因浮于肺臟上方,掩蓋了氣體深方可能仍存在的正常肺滑動征。肺滑動征消失除氣胸外,還見于胸膜黏連、重度肺纖維化、呼吸暫停、完全性肺不張等情況。
②平流層征或條碼征肺滑動征消失的M型超聲表現,此時肺臟滑動形成的顆粒狀“沙灘”區域消失,代之以密集分布的平行線,酷似平流層或條碼。
③肺點氣胸時部分萎陷的肺臟仍然保持著吸氣膨脹,呼吸回縮的動態變化。吸氣時,肺臟膨脹,將胸腔游離氣體推擠;呼氣時,肺臟回縮,游離氣體占據被推擠開的位置。二者相匯處的聲像圖呈動態交替變化,此位置即肺點。盡管肺點診斷氣胸的敏感性較低(66%),但特異性高達(100%)。
④B線及其家族:肺泡、肺間質炎癥滲出以及肺間質纖維化累及臟層胸膜,使肺臟表面出現液—氣、組織—氣聲學界面,超聲波激勵后產生共振,出現振鈴效應,在聲像圖上表現為點狀強回聲伴后方密集排列的窄帶樣強回聲,遠場不衰減,稱作B線,也稱垂直線,正常肺臟側胸部臨近膈肌的肋間隙可見B 線,數量不超過2~3 條。B3線與B7線:兩條相鄰B線的間距約3 mm時稱作B3線,如果間距為6 ~7 mm則稱為B7線。B7線間距與肺小葉解剖間隔距離基本一致,代表增多的液體滲出至小葉間隔。而每個肺泡直徑約2 ~3 mm,B3線可能表明肺泡水平的液體聚集。B線密集排列難以區分計數,遍布整個肺野時,聲像圖顯示為廣泛的B線樣強回聲,稱為白肺(圖7)。
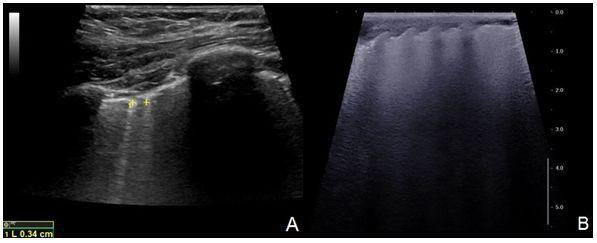
注:A:超聲顯示起源于胸膜線并與胸膜線垂直的彗星尾樣強回聲,此處B線間距約3mm,即B3線。B:B線密集分布,彼此分辨不清,甚至肋骨聲影都受到干擾,整個肺野由“白色”高回聲區域占據,稱為白肺
圖7 B線及白肺
⑤碎片征胸膜下局部肺泡內氣體消失,肺泡腔內充滿液體(滲出液、漏出液、血液等)形成實性變,實性變區域的肺組織與周圍及深方含氣肺組織的邊界不清,交錯分布,聲像圖呈現不規則的實性低回聲區,狀若碎片。
⑥實性組織征肺臟實性變區域累及整個肺段甚至肺葉,聲像圖類似實性軟組織,邊界清晰,內部可見肺臟血管形成的紋理,也稱為肝樣變。
⑦支氣管氣相和支氣管液相肺實變時,局部支氣管內殘存氣體或液體所產生的征象。如果支氣管內殘存氣體隨呼吸閃爍移動,則稱為動態支氣管氣相。如果支氣管內殘存液體,則表現為沿管道分布的低至無回聲。
⑧胸腔積液胸膜腔內積聚不同量的液體,超聲顯示胸腔內無回聲區,后方回聲增強,因病因不同,無回聲區內可回聲不均勻。大量積液時可見壓縮的肺組織在積液內飄動。
專家意見:條款內容是結合超聲物理原理,分析正常及病理狀態下的肺超聲成像特征,參考了國內外超聲成像基礎的文獻。
推薦強度:B. 推薦:循證證據良好,能夠有利于臨床超聲圖像的分析和判斷。
2.3.2 肺超聲檢查方法及步驟
對肺部的超聲掃查,可以采用垂直胸壁平行肋間隙或垂直肋間隙做縱向和橫向掃查,同一部位做連續性掃查。常用的超聲檢查方法和步驟可按照BLUE-PLUS方案、單側6分區方案和8分區方案等。
2.3.2.1 BLUE-PLUS方案: 法國學者Lichtenstein總結出鑒于急診床旁肺部超聲的檢查方案(Bedside lung ultrasound in Emergency, BLUE)。方法和步驟采用檢查者的手型與胸壁的位置,形象設定BLUE和壁肺泡/胸膜綜合征(PLAPS)點。 與CT比較,該方案可以發現大部分CT顯示的肺外周型病變和胸膜病變[3-4]。其不足之處:超聲檢查點受檢查者手型大小、患者的膈肌位置影響,存在一定誤差。
2.3.2.1 單側六分區方案和俯臥位單側八分區方案: 將單側肺以腋前線、腋后線為界,分為前肺、側肺及后側肺三個區,每個區再分為上下兩部分,即前上、前下、側上、側下、后上、后下共六個區[5](圖8)。針對COVID-19的肺部病變以雙側、周邊、多灶,且肺泡內粘液較多的特點,可采用單側八分區法進行肺部超聲檢查,多用于肺復張評估。在臨床重癥應用中,單側六分區方案應用更廣泛。
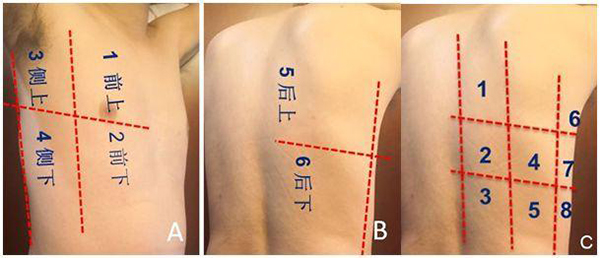
注:A和B:仰臥或側臥位(右側),以腋前線、腋后線為界,分為前肺、側肺、后側肺三區,每個區再分為上下兩部分;C:俯臥位(右側)以脊柱旁線、肩胛線和腋后線將背部分為3個部分,每個部分等分為上、中、下3個區,每側除去被肩胛骨遮擋的區域,共16個檢查區
圖8 單側六區方案的分區方法
專家意見:條款內容是參照國內外普通肺超聲和重癥肺超聲的檢查方法及步驟 ,分析了肺超聲的檢查幾種分區法及步驟。
推薦強度:B. 推薦:循證證據良好,能夠有利于臨床超聲圖像采集,避免漏診。
2.3.3 新型冠狀病毒肺炎的超聲特征
COVID-19 超聲特征與其他病毒性肺炎、小葉性肺炎有類似之處,其超聲表現隨自然病程的發展而不同,是肺內氣、水比例發生改變的超聲體現,其特征主要表現為 (圖9)。
2.3.3.1 胸膜線及A線:增厚、回聲粗糙、中斷,A線消失,肺滑動征減弱或消失。
2.3.3.2 B線:增多,B7線提示間質性肺水腫可能,B3線或更密集提示肺泡性肺水腫可能;B線融合形成白肺。
2.3.3.3 肺實變:胸膜下肺不張合并 B線征;肺實變伴碎片征、支氣管充氣征,當氣體完全被吸收后,表現為肝樣變。
2.3.3.4 胸腔積液:可有胸腔積液,但多為少量,或呈局限性。
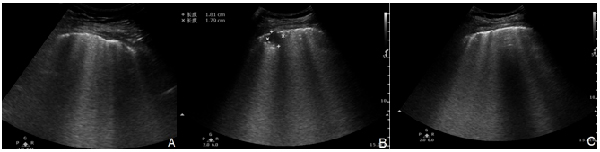
注:A:超聲顯示胸膜線增厚、欠光滑,A線消失,B線數量稍增多(箭頭所示);B:胸膜下肺實變(測量游標所示);C:胸膜線增厚、回聲中斷,B線數量增多、融合,間隔≤3 mm
圖9 COVID-19超聲圖像
2.3.4 COVID-19嚴重程度的超聲評估
COVID-19肺部病變嚴重程度隨病情發展時刻變化,并且多種超聲征象可同時存在,交替變化,因此超聲在床旁實時的評估病情進展變化及時調整治療方案對患者有重要的臨床價值。
2.3.4.1 COVID-19早期:一般感染患者發病后0~4天,偶有干咳,胸悶,低熱等臨床輕微癥狀[6]。肺周可見胸膜線欠光滑、模糊、中斷;部分胸膜線下可見小斑片狀低回聲影,邊界不清;胸膜線下可見多條B線或融合B線(呈瀑布征)[7],位置固定。單個或多個肺區局部累及。(圖10)
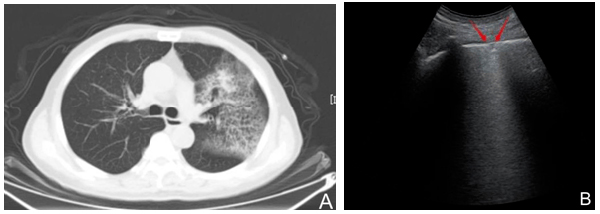
注:A:COVID-19患者,男,81歲,發熱,體溫最高37.8℃,HRCT顯示左肺上野區肺周處胸膜下磨玻璃樣團片影,內可見網狀表現。B:超聲凸陣探頭顯示左后下肺野區肺周寬大B線,A線消失,肺周小斑片樣病灶,胸膜線不連續(紅箭頭所示)
圖10 COVID-19早期影像表現
2.3.4.2 COVID-19進展期:一般患者發病后5~8天,伴有咳嗽,氣短,發熱等臨床癥狀[6]。超聲于肺周可見胸膜線中斷;胸膜線下可見多發、連續斑片樣、結節樣、長條樣低回聲實變影,形態不規則;實變肺組織內可見細支氣管充氣征,病灶下可見多條B線或融合B線(呈瀑布征)[7],位置固定。單個或多個肺區累及,以雙肺后下肺野為著。部分病灶相鄰胸膜腔內可見局限性胸腔積液及增厚胸膜(圖11)[8]。CDFI顯示實變區域血流信號較常規肺炎病灶稀少。
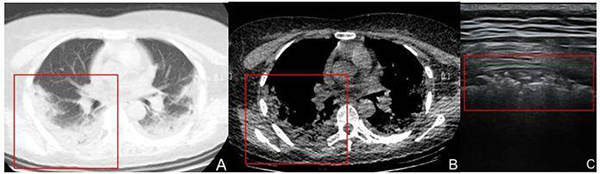
注:A和B:分別是肺窗、縱膈窗CT圖像,COVID-19患者,女,42歲,發熱7天,體溫最高38.5℃,HRCT顯示右肺后上野區肺周處胸膜下條帶樣實變影,內密度不均勻(紅方框所示)。C:超聲線陣探頭顯示右后上肺野胸膜線中斷、消失,胸膜下可見條帶樣暗淡實變肺組織,其內可見散在細支氣管充氣征,后伴B線(紅方框所示)
圖11 COVID-19進展期影像表現
2.3.4.3 COVID-19重癥期:患者發病后10~13天,伴有呼吸困難,發熱等臨床癥狀[6]。超聲于肺周可見胸膜線中斷或消失;胸膜線下實變范圍進一步擴大,可見多發、連續大片樣低回聲實變影,部分呈“肝樣變”[9];實變肺組織內可見支氣管充氣征或細支氣管充氣征,多個肺區累及,以雙肺后下肺野實變為著,其他肺區亦可見較廣分布大片條帶樣小斑片影,病灶后呈彌漫樣B線分布,呈“白肺”征;部分病灶胸膜腔內可見游離胸腔積液及增厚胸膜(圖12);CDFI超聲顯示實變區域內近肺門端實變病灶內可見樹枝樣血流信號,肺周實變區內血流信號不明顯。
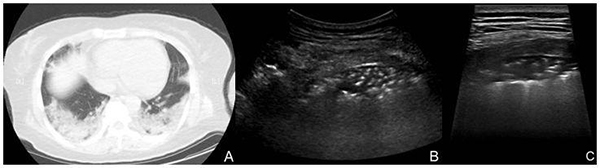
注:A:COVID-19患者,女,42歲,發熱13天,體溫最高38.5℃,CT顯示病灶分布肺區廣,雙后側肺野均可見大片狀低回聲實變影,內可見細支氣管充氣征。B和C:超聲顯示低回聲的肺實變區,后伴融合B線
圖12 COVID-19重癥期影像表現
專家意見:條款內容介紹了COVID-19的超聲特征及不同進展時期的超聲表現,與胸部CT表現對照,均來自一線確診病例。
推薦強度:A.強烈推薦:循證證據肯定,有利于提高COVID-19肺炎超聲圖像的認識、分析和判斷。
2.3.5 COVID-19的心肌損傷及其超聲特征
COVID-19重型患者病情進展迅速,約31%的危重型患者出現心臟損傷[10]。床旁超聲心動圖在COVID-19心-肺-血管聯合診斷評估能及時協助臨床醫療決策。
2.3.5.1 重型或危重型COVID-19患者的超聲評估要點
①快速評估左心功能及右心功能:1)室壁運動正常患者推薦目測左心功能。2)室壁運動彌漫性減弱推薦M型方法評估左心功能。3)節段性室壁運動異常可采用單平面或雙平面Simpson方法評估。4)必要時目測右室壁運動或M 型方法測量三尖瓣環收縮期最大位移TAPSE,二維方法估測右心室面積變化率RVFAC。
②評估肺動脈壓力:在無右室流出道狹窄的情況下采用三尖瓣反流壓估測肺動脈收縮壓。
③評估下腔靜脈的寬度和隨呼吸的變化(見相關章節)。
④快速明確心包積液及定位:劍突下切面和胸骨旁切面。
⑤及時排查心臟結構異常、有無合并急性及慢性心臟疾病,不推薦全面的常規測量。
2.3.5.2 COVID-19心肌損傷的超聲特征
①左心功能不全:左心增大,左室壁節段性或彌漫性運動減弱,收縮功能降低(圖13);合并基礎心血管疾病或誘發新出現的心血管疾病者出現相應表現,如心肌梗死并附壁血栓形成(圖14A)。
②右心功能不全:右心增大,右心壓力負荷升高,右心室收縮功能不全(圖14B)。
③肺動脈高壓:肺動脈主干增寬,右心增大;室間隔突向右室,三尖瓣反流壓升高(圖15)。
④心包積液及心臟壓塞:心臟擺動,舒張期右室壁塌陷,吸氣相室間隔向左室移動,下腔靜脈擴張。
⑤提示心律失常,基礎病和并發癥的超聲表現。
專家意見:條款內容是根據武漢協和醫院超聲科COVID-19患者床旁超聲心動圖像采集,分析了床旁超聲心動圖在COVID-19導致的心肌損傷中的診斷和評估的價值。
推薦強度:A. 推薦:循證證據肯定,能夠改善臨床結局,利大于弊 。
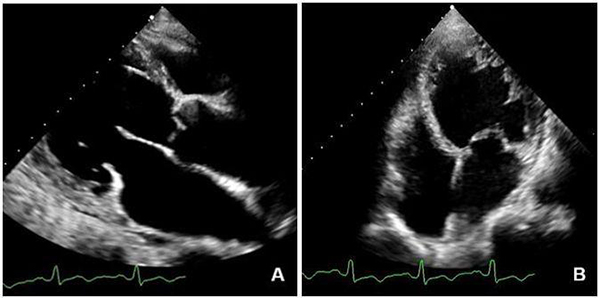
注:A:男性,73歲,病毒性肺炎,核酸檢測陽性,CRP170 mg/L,BNP1077 pg/mL;A和B左心長軸和心尖四腔切面顯示左心明顯增大
圖13 COVID-19 伴心臟異常
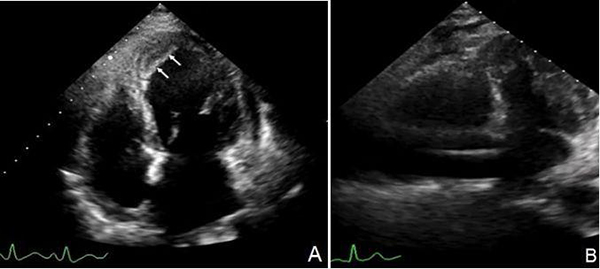
注:A:女性,45歲,病毒性肺炎,核酸檢測陽性,D-二聚體 3.39 μg/mL,TnI 9889.4 ng/L,BNP632 pg/mL,心尖四腔心切面顯示左室心尖室壁瘤伴血栓形成(箭頭所示);B:男性,69歲,病毒性肺炎,呼吸衰竭,核酸檢測陽性,D-二聚體 6.82 μg/mL,BNP632 pg/mL,心尖四腔心切面顯示右心明顯增大
圖14 COVID-19伴心臟異常
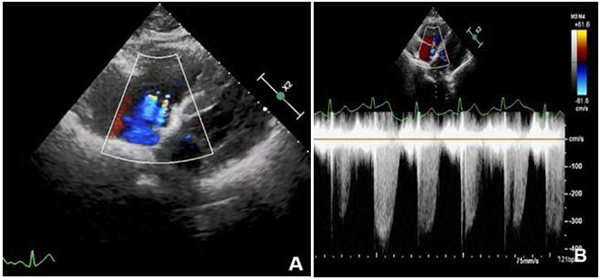
注:與圖14B為同一患者,A:彩色多普勒顯示三尖瓣反流;B:三尖瓣反流頻譜估測肺動脈收縮壓增高。
圖15 COVID-19 合并肺高壓
2.3.6 小兒肺
目前,認為小兒也是COVID-19的易感人群,且肺超聲在兒科的應用相對成熟。超聲還可鑒別其他常見兒科肺臟疾病,如新生兒呼吸窘迫綜合征(NRDS)、胎糞吸入綜合征、新生兒暫時性呼吸增快癥和新生兒氣胸等。
正常肺臟超聲影像特點:與成人肺部超聲相同,詳見前述。需注意的是,新生嬰兒可在出生3-7天內部分肺野出現稀疏B線,隨著發育,于幾天后消失(圖16)。
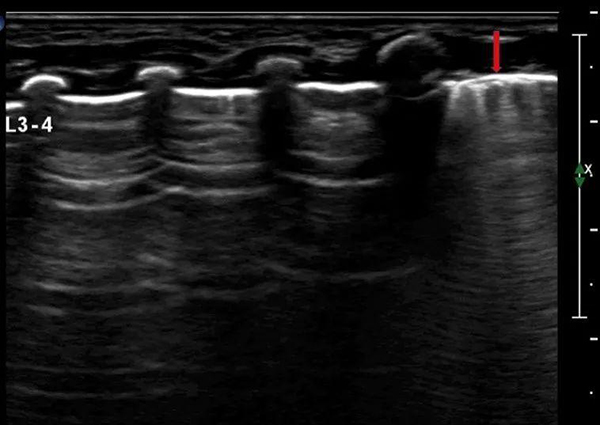
注:超聲可在局部肺野出現稀疏B線(箭頭示)
圖16 新生兒肺超聲檢查
新生兒肺部疾病的超聲主要表現:①肺野出現胸膜線增厚、模糊、連續性中斷征,A線消失。②肺野內出現密度程度不等的B線,從稀疏B線到融合B線,肺泡-間質綜合征,甚至“白肺”。③肺實變,伴或不伴有支氣管氣相、支氣管液相。可局限于胸膜下,呈形態不規則、大小不等的低回聲區,內夾雜斑片樣、雪花樣氣體強回聲,或“碎片征”等,較大的實變可呈團塊狀。④不同程度的胸腔積液,單側或雙側均可發生。⑤恢復期,可見原有實變區縮小,B線密度逐漸減低、消失,不同區域出現“雙肺點”征,即A線、B線交界處,提示正常和水腫區域的分界點(圖17)。
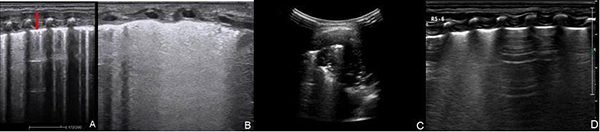
注:A:超聲顯示肺野胸膜線增厚、模糊(箭頭示),A線消失;B:不同密度的B線代表不同程度的肺泡-間質綜合征改變,甚至“白肺”樣變;C:肺實變,至肺野深部,呈塊狀;D:超聲顯示肺點,即正常肺組織和含水量增多的組織分界處
圖17 新生兒肺超聲檢查
專家意見:條款內容介紹了小兒肺炎的超聲表現及鑒別診斷。
推薦強度:B.推薦:循證證據肯定,能夠有利于臨床超聲圖像的分析和判斷。
2.3.7 重癥超聲血容量評估
容量評估包括容量狀態及容量反應性的評估。容量狀態是指患者的前負荷狀態,即心室的舒張末期容積,為靜態指標。超聲常見評價指標有左室舒張末期內徑(LVEDD)及容積(LVEDV)、下腔靜脈內徑等。低血容量患者下腔靜脈內徑變窄,自主平靜呼吸狀態下,下腔靜脈直徑<9 mm,提示低血容量。LVEDD<35 mm,或出現乳頭肌親吻征等,同樣提示可能容量不足。
容量反應性即心臟的前負荷反應性,是指擴容后的效果,是前負荷和心功能狀況的綜合反映,為動態指標。擴容后心輸出量(CO)或每搏輸出量(SV)較前增加≥10~15%,提示容量反應性好。超聲常見評價指標有下腔靜脈直徑隨呼吸變異度、左室流出道速度時間積分呼吸變異度(ΔVTI)及SV變異度(SVV)等[11-12]。下腔靜脈變異度常通過塌陷指數(cIVC)及擴張指數(dIVC)體現[13]。cIVC=(Dmax-Dmin)/ Dmax,自主平靜呼吸狀態下,cIVC>40%,提示患者對補液治療可能有效。無自主呼吸的機械通氣狀態下,下腔靜脈的呼吸變異度公式dIVC=(Dmax-Dmin)/Dmin,臨界值為18%。根據心肺交互作用或利用呼氣暫停試驗、被動抬腿試驗或液體負荷試驗,監測SVV、左室流出道ΔVTI同樣是評估容量反應性的重要指標,臨界值為12%~15%。
ΔVTI 計算公式為:
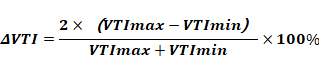
需注意的是,超聲指標可應用于容量或容量反應性評估,但不能完全替代其他評估手段,如血壓、中心靜脈壓、肺動脈楔壓、持續心輸出量監測(PiCCO)等,需互相結合進行綜合分析。
2.3.8 介入超聲
2.3.8.1 漿膜腔積液
COVID-19引起漿膜腔積液(包括胸腔、腹腔及心包腔積液)的病例較少,但重癥患者出現多臟器衰竭,也可有多漿膜腔積液。超聲可明確診斷,并根據臨床需要行介入性超聲治療。
①適應證:游離性或包裹性漿膜腔積液者;需抽取積液進行化驗以明確診斷者;需要引流和注藥治療者。
②禁忌證:有嚴重凝血功能障礙者;積液量極少者(<1.0 cm);無穿刺路徑者。
③體位:胸腔積液患者多取坐位,包裹性胸腔積液者可采取任意體位;腹腔積液及心包積液者可取半臥位、平臥位或側臥位。
④操作步驟:常規消毒、鋪無菌巾,1%~2%利多卡因局麻。超聲探頭涂抹耦合劑后置于一次性無菌套內,超聲引導下PTC針經皮穿刺至積液內,實時監視針尖位置,用注射器回抽液體,針尖逐步后撤,直至積液完全消失。需置管引流者,穿刺成功后,可用Seldinger法置管(圖18、19),具體步驟為:回抽見到積液—拔出針芯—插入導絲—拔出針鞘—擴張針道—沿導絲置入引流管—退出導絲—連接引流袋[14]。
⑤常見并發癥:超聲實時引導,并發癥少見,偶有感染、出血、周圍臟器損傷。
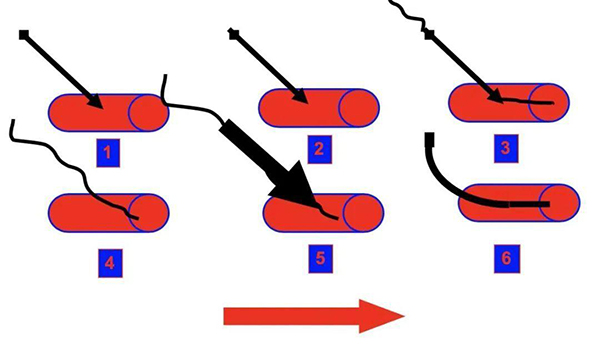
圖18 Seldinger法穿刺置管示意圖
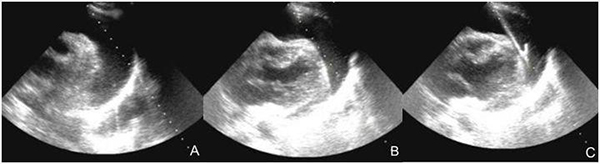
注:A:確定積液位置;B:置入穿刺針;C:置入引流管
圖19 超聲引導下心包積液穿刺置管
2.3.8.2 外周及中心靜脈超聲引導下穿刺、置管
在急危重癥搶救中,超聲引導外周及中心靜脈置管可快速建立靜脈通道[15-16]。
①適應證:靜脈盲穿困難,急需采集血液標本或靜脈內輸液;需長期中心靜脈置管;需溶栓等。
②禁忌證 :多發血栓性靜脈炎、靜脈通路不通暢或損傷者;其他同“漿膜腔積液穿刺禁忌證”。
③操作步驟:采用Seldinger法置入。步驟同“漿膜腔積液穿刺置管”。避免在原穿刺點反復穿刺,以免誤傷動脈以及發生血腫、出血。穿刺置管后,必須關閉調節夾,防止空氣進入形成氣栓[17]。
④并發癥:超聲實時引導,并發癥少見,偶有皮下氣腫、心律失常、血栓形成。
2.3.8.3 超聲在ECMO中的應用
體外膜肺氧合(extracorporeal membrane oxygenation, ECMO),也就是體外膜肺。ECMO的核心部分是膜肺和血泵,分別起人工肺和人工心的作用。經過氣體交換的血液,在泵的推動下回到靜脈(V-V模式),或回到動脈(V-A模式)[18]。當采用V-A模式時,多要經股動脈和股靜脈插管;當采用V-V模式時,多要經股靜脈和頸內靜脈插管[19]。
超聲引導動脈、靜脈穿刺置管步驟:采用Seldinger法(圖20)。V-A模式時,為避免向心股動脈內置管引起同側肢體遠端缺血,常需要建立遠端動脈灌注管,此時因為股動脈內已有一導管,股動脈遠端管徑變細,血流減少,超聲引導穿刺更準確、有效。動脈、靜脈插管后,即刻超聲實時觀察導管尖端到達恰當位置,以發揮最佳臨床效果。如經下腔靜脈,下腔靜脈應到達近右心房口處。
使用ECMO過程中,超聲隨時評價心功能和肺水;撤機前超聲判斷肺復張,肺心評價指標詳見相關章節[20]。
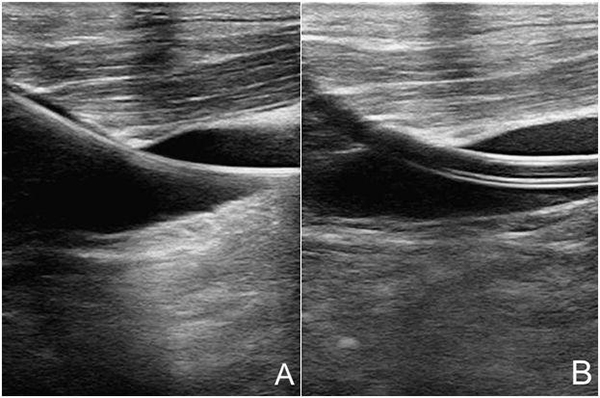
注:A:超聲引導下沿著穿刺針置入導絲(箭頭所示);B:超聲引導下沿著導絲置入導管(箭頭所示)
圖20 超聲引導頸內靜脈穿刺置管術
專家意見:條款內容是參照國內外關于介入超聲的 應用方法及步驟 ,結合了大量的臨床工作實踐。
推薦強度:A. 推薦:循證證據肯定,能夠改善臨床結局,利大于弊 。
2.4 超聲醫生防護
在超聲診療過程中,醫師與患者近距離密切接觸,暴露程度有時甚于臨床醫師。超聲醫生防護分為如下區域進行。
2.4.1 超聲普通診區
2.4.1.1 診區劃分為:清潔區、緩沖區、污染區、員工通道、緩沖通道。醫護人員上班經員工通道進入清潔區放置隨身物品后,進入緩沖區穿工作服及防護用品后進入診室;檢查完成后,人員由診室經緩沖通道進入緩沖區脫工作衣,進行手衛生后進入清潔區。
2.4.1.2 分診、候診區
①分診人員自身防護:二級防護,保持環境通風,及時手衛生。
②分診管理:患者進候診區前需測體溫并詢問病史,發熱及疑似患者均不能進入普通診區。
③候診管理:提醒患者及陪護分散就坐并配戴口罩;住院、門診患者安排不同區域候診。
2.4.1.3 診室
①醫護人員在普通診室檢查時穿戴工作服、工作帽、醫用外科口罩,必要時加穿隔離衣及護目鏡,戴乳膠手套或執行手衛生。
②診室物品表面及地面可用含氯消毒液擦拭,每天2次;每日通風2~3次,每次不少于30分鐘,可用空氣消毒機或紫外線照射消毒。
③診室使用一次性檢查床單,每位患者檢查前需更換;檢查結束后探頭清潔、消毒,做到一人一清潔、消毒。診室內垃圾均裝入醫療垃圾專用袋,按照《醫療廢物管理辦法》處理。
④已排除COVID-19的發熱患者需安排單獨診室檢查。
2.4.2 隔離病房
①進入隔離病房,遵守隔離區醫護人員防護要求,按三級防護標準主要包括,一次性工作帽、護目鏡(防霧型)或防護面屏、醫用防護口罩(N95)、一次性防護服、隔離衣、一次性乳膠手套, 一次性靴套及鞋套,有分泌物或污染物噴濺時,加用全面型呼吸器防護器。②穿、脫防護流程(圖21)。③脫卸的防護裝備放入指定的一次性物品收集袋集中處置,參照《醫療廢物管理條例》和《醫療衛生機構醫療廢物管理辦法》。
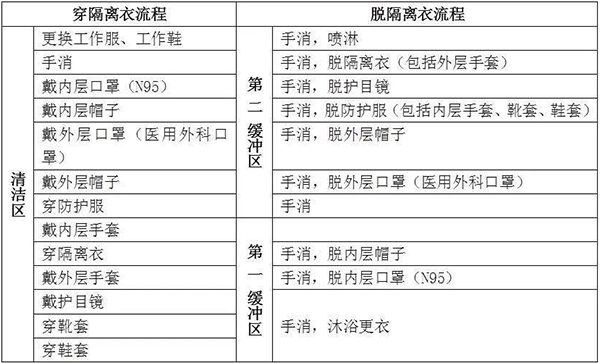
圖21 穿、脫防護的流程圖
2.5 超聲設備的隔離與消毒
消毒時需佩戴手套和護目鏡,避免消毒劑接觸皮膚和眼睛。
2.5.1 主機的控制面板和顯示器
消毒前先關機,使用含有消毒液濕巾或將消毒液噴灑在消毒部位用柔性清潔布擦凈。注意勿過多噴灑消毒液,防止消毒液滲入控制面板操作接縫處。
2.5.2 探頭
超聲檢查時建議使用一次性探頭套,結束后取下一次性探頭套,紙巾擦凈探頭,避免交叉感染。探頭表面使用含有季銨鹽類或過氧化氫的消毒劑擦拭消毒。
消毒液推薦:①主機及電纜線消毒:70% 異丙醇(IPA)或者75%的酒精;②探頭消毒:戊二醛(2.0~2.5%)或者鄰苯二甲醛(0.55%)。
專家意見:超聲醫師重點防護遵守隔離區醫護人員防護要求;疫情期超聲醫學科需做好診區管理和人員防護。
推薦級別:A級.強烈推薦:超聲醫護人員從自身防護的細節做起,防患于未然。
3 遠程超聲是否能在COVID-19疫情防控中發揮作用
遠程超聲是指利用信息化、互聯網、AI、云計算、5G等技術,將超聲設備上的圖像傳輸至遠距離的服務器或云端,在遠距離通過調閱數據實現數據管理、遠程會診、后臺分析、反向操控等功能。可以實現超聲數據的異地實時共享與超聲影像數據的互傳互聯[21]。
3.1 基本架構
遠程超聲的基本架構、數據管理模式圖(圖22)。通過遠程超聲的云平臺,可以實現超聲圖像DICOM數據即刻存儲/調閱、上傳/下載、分析/歸檔。
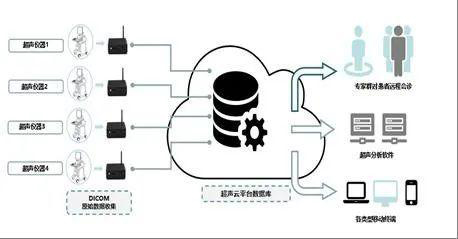
圖22 遠程超聲的基本架構示意圖
3.2 遠程超聲在COVID-19中的應用
超聲檢查時超聲醫師緊貼患者,容易感染。針對此次疫情,遠程超聲可以減少醫師接觸患者的機會。遠程超聲與機器人超聲聯合使用,能最大限度避免超聲醫生因為深入隔離病房導致的交叉感染,更便于重復動態觀察病情。如肺心功能、容量評估,引導各種介入操作等(圖23、24)。
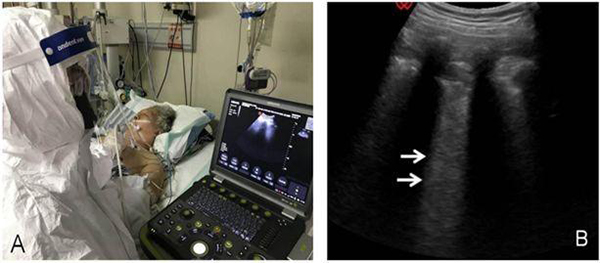
注:A:患者,女性, 67 歲,確診COVID-19,患者端的醫生進行肺超聲檢查,由會診端醫生給出會診意見;B:左前胸上 BLUE 點顯示 B 線顯著增多、融合(箭頭所示),局部胸膜增厚、欠光滑
圖23 COVID-19患者的遠程超聲會診
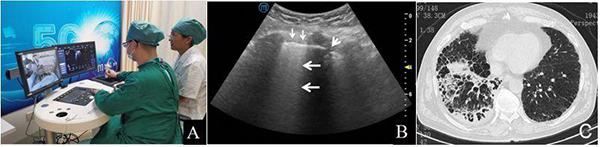
注:A:患者,男性,75歲,疑似COVID-19,遠程超聲檢查,醫生端的醫生操作遠程的患者端機器臂,兩地直線距離1755km;B:右胸后外側壁超聲圖像顯示B線顯著增多,出現B3(大箭頭所示),局部胸膜增厚、欠光滑(小箭頭所示),胸膜下顯示小片肺不張區(箭簇所示);C:胸部CT顯示右肺近胸膜處不規則條索、斑片狀密度增高影及實變影,邊緣模糊,以右肺下葉分布為主,病灶內見充氣支氣管影
圖24 疑似COVID-19患者的5G遠程機器人超聲檢查
遠程超聲的不足:①遠程機器人超聲的會診醫生需要操作手法的熟練度;②普通遠程超聲對患者端掃查醫生的手法依賴性大,對圖像標準化要求相對高。在數據安全和倫理方面,數據傳輸是遠程超聲系統應用的前提,醫療大數據具有特殊性,醫療數據的丟失、損毀、泄露、不當使用既是倫理問題,也是法律問題。
專家意見:條款內容參考了國內外專家的實際經驗和文獻報道。
推薦強度:B. 推薦:循證證據良好,能夠有利于保證遠程超聲的可持續性規范化發展。
4 結論
從COVID-19疫情前線反饋的信息獲悉,除了X線、CT等影像外,超聲技術在此次戰役中發揮了不可或缺的作用。其原因在于:超聲設備便攜,人能到的地方儀器就能到,手提超聲可以方便地放置在隔離病房,掌上超聲也可以置于口袋,隨身攜帶;在4G或5G網絡支持下,遠程超聲可以進行如身臨其境般的遠程會診,適合隔離的醫療區使用。由于SARS-Cov-2存在空氣和接觸傳染,而超聲設備的隔離和消毒較CT、DR機有較大的優勢,部分替代了聽診器。超聲技術已在COVID-19的診斷、治療及療效評估中發揮較大價值。
證據等級與推薦強度:本專家共識各項條款內容均有相應的文獻支撐依據,或根據編寫組專家們成熟的臨床實踐經驗。依據慣例對不同等級的證據賦予相應的推薦強度(見表1),以充分突出循證醫學的科學理念。
表1 證據等級與推薦強度證據等級推薦強度A強烈推薦:循證證據肯定,能夠改善臨床結局,利大于弊B推薦:循證證據良好,能夠改善臨床結局,利大于弊C推薦:基于專家意見D反對推薦:基于專家意見E反對推薦:循證據良好,不能改普臨床結局或弊大于利F強烈反對推薦:循證證據肯定,不能改善臨床結局或弊大于利I不推薦或者不作為常規推薦:推薦或反對的循證證據不足、缺乏或結果矛盾,利弊無法評估
附件:急重癥COVID-19超聲檢查報告單

編寫組:
國家衛生健康委能力建設和繼續教育中心
中國醫學裝備學會超聲裝備技術委員會戰創傷和急重癥超聲專業委員會
中國醫學裝備學會超聲裝備技術委員會遠程及移動超聲專業委員會
審閱專家:楊愛平, 毓星, 王金銳, 孟慶義
編寫人員(按姓氏筆畫):
王金銳北京大學第三醫院
葉瑞忠浙江省人民醫院
呂發勤中國人民解放軍總醫院海南醫院
劉禧空軍軍醫大學空軍特色醫學中心
劉杰中國人民解放軍總醫院海南醫院
楊愛平國家衛生健康委能力建設和繼續教育中心
吳盛正中國人民解放軍總醫院海南醫院
楊希武漢科技大學附屬漢陽醫院
孟慶義 中國人民解放軍總醫院第一醫學中心
錢林學首都醫科大學附屬北京友誼醫院
徐輝雄上海同濟大學附屬第十人民醫院
涂濱廣州中醫藥大學附屬佛山市中醫院
賈化平解放軍戰略支援部隊特色醫學中心
崔立剛北京大學第三醫院
寇海燕中國人民解放軍總醫院第三醫學中心
黃毅西安市胸科醫院
謝明星華中科技大學同濟醫學院附屬協和醫院
彭成忠浙江省人民醫院
毓星國家衛生健康委藥具管理中心
秘書:單雪霞,趙詩月 中國人民解放軍總醫院海南醫院
參考文獻(上下滑動)
[2] Rouby JJ, Arbelot C, Gao Y, et al. Training for Lung Ultrasound Score Measurement in Critically Ill Patients [J]. Am J Respir Crit Care Med,2018,198(3): 498-401.
[3] Lichtenstein DA, Meziere GA. Relevance of lung ultrasound in the diagnosis of acute respiratory failure: the BLUE protocol. Chest. 2008, 134: 117-125.
[4] Lichtenstein DA. Lung ultrasound in the critically ill [J]. Ann Intensive Care, 2014, 4(1): 1.
[5] Lichtenstein DA. BLUE-protocol and FALLS-protocol: two applications of lung ultrasound in the critically ill [J]. Chest, 2015, 147(6): 1659-1670.
[7] Dietrich CF, Mathis G, Blaivas M, et al. Lung B-line artefacts and their use[J]. J Thorac Dis, 2016, 8(6): 1356-1365.
[8] Wang G, Ji X, Xu Y, et al. Lung ultrasound: a promising tool to monitor ventilator-associated pneumonia in critically ill patients [J]. Crit Care, 2016, 20(1): 320.
[9] Inglis AJ, Nalos M, Sue KH, et al. Bedside lung ultrasound, mobile radiography and physical examination: a comparative analysis of diagnostic tools in the critically ill [J]. Crit Care Resusc, 2016, 18(2): 124.
[10] Huang C, Wang Y, Li X, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. lancet. 2020,395(10223):497-506.
[11] Miller A, Mandeville J.Predicting and measuring fluid responsivenesswith echocardiography[J]. Echo Res Pract,2016,3(2): G1-G12.
[12] Wu C Y, Cheng Y J, Liu Y J, et al.Predicting stroke volume andarterialpressure fluid responsiveness in liver cirrhosis patients using dynamicpreload variables: A prospective study of diagnostic accuracy[J]. EurJAnaesthesiol,2016,33(9): 645-652.
[13] 張青,劉大為,王小亭,等.超聲觀測不同部位下腔靜脈內徑及其變異度的研究[J]. 中華內科雜志,2014,53(11):880-8
[14] Liang SJ, Tu CY, Chen HJ, et al. Application of ultrasound-guided pigtail catheter for drainage of pleural effusions in the ICU. Intensive Care Med. 2009;35(2):350-354.
[15] Piton G, Capellier G, Winiszewski H. Ultrasound-guided vessel puncture: calling for Pythagoras' help. Crit Care. 2018;22(1):292.
[16] Saugel B, Scheeren TWL, Teboul JL. Ultrasound-guided central venous catheter placement: a structured review and recommendations for clinical practice. Crit Care. 2017;21(1):225.
[17] Shrestha GS. Longing for better ultrasound-guided subclavian/axillary venous cannulation. Crit Care. 2018;22(1):148.
[18] Bhoumesh Patel, Subhasis Chatterjee, SeannaDavignon, et al. Extracorporeal membrane oxygenation as rescue therapy for severe hypoxemic respiratory failure. J Thorac Dis. 2019; 11(Suppl 14): S1688–S1697.
[19] Carles Bautista-Rodriguez, Joan Sanchez-de-Toledo, Eduardo M. Da Cruz. The Role of Echocardiography in Neonates and Pediatric Patients on Extracorporeal Membrane Oxygenation. Front Pediatr. 2018; 6: 297.
[20] Hanneke IJsselstijn, MaaykeHunfeld, Raisa M. Schiller, et al. Improving Long-Term Outcomes After Extracorporeal Membrane Oxygenation: From Observational Follow-Up Programs Toward Risk Stratification. Front Pediatr. 2018; 6: 177.


 微博
微博 微信
微信

 京公網安備11010202008305號
京公網安備11010202008305號